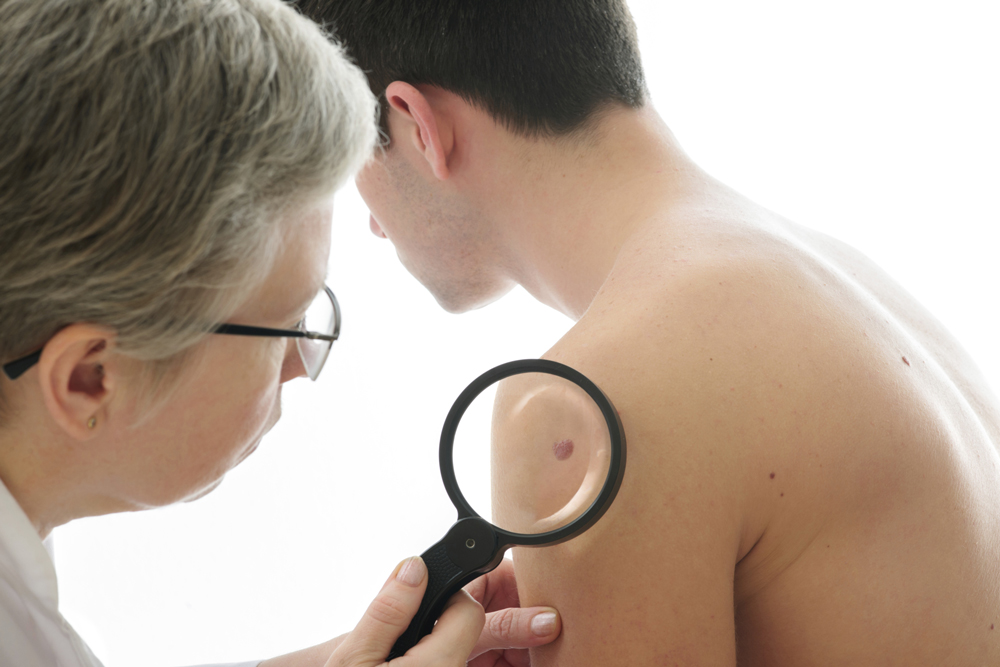
In Deutschland besteht ein statistisches mittleres Risiko von 1:500 im Lauf des Lebens an schwarzem Hautkrebs (malignes Melanom) zu erkranken. Bei Männern ist vor allem der Rücken betroffen, bei Frauen sind es die Unterschenkel. Ausgangspunkt ist oftmals ein bereits bestehender Leberfleck (in ca. 30 % der Fälle).
Ursachen sind eine genetische Disposition, aber vor allem zu starke UV-Bestrahlung und dadurch ausgelöste Sonnenbrände – insbesondere in der Kindheit. Die Melanozyten, also die Pigmentzellen, vermehren sich bei starker Sonneneinstrahlung. Gerät das Wachstum außer Kontrolle, spricht man von Krebs. Am häufigsten tritt ein malignes Melanom im Alter zwischen 45 und 60 Jahren auf, vielfach sind aber auch schon jüngere Personen betroffen.
Große Fortschritte in den letzten Jahren
Entscheidend für die erfolgreiche Behandlung ist eine frühe Diagnose. Je tiefer das Melanom in die Haut vordringt, umso gefährlicher wird es, weil sich dann Krebszellen über die Blutbahnen im gesamten Körper verteilen können. Solange das Melanom nur die oberste Hautschicht befallen hat, kann es operativ entfernt werden.
Sind jedoch bereits Krebszellen in andere Gewebe und Organe eingewandert, braucht es systemische Therapiestrategien. In den letzten Jahren hat die medizinische Forschung große Fortschritte erzielt, die inzwischen auch in Behandlungen greifen. „Im Vordergrund stehen zielgerichtete, mutationsbasierte Therapeutika“, erklärt Prof. Dr. Carola Berking von der Klinik und Poliklinik für Dermatologie und Allergologie am Klinikum der Ludwig-Maximilians-Universität München (LMU).
„Dazu gehören die BRAF-Inhibitoren Dabrafenib und Vemurafenib sowie die MEK-Inhibitoren Trametinib und Cobimetinib.“ Außerdem stehen Wirkstoffe für die immunologische Therapie zur Verfügung. „Zugelassen sind dafür die Immuntherapeutika Ipilimumab sowie die Anti-PD-1-Antikörper Nivolumab und Pembrolizumab“, so Berking.
Immun-Checkpoints an Regulierung beteiligt
Besonders Kombinationen von unterschiedlichen Kinasehemmstoffen (targeted therapy) bzw. verschiedenen Immun-Checkpoint-Inhibitoren eröffnen den behandelnden Ärzten ein umfangreiches Arsenal im Kampf gegen den schwarzen Hautkrebs. Kinasen sind Enzyme, die zu einer Steigerung der Zellteilungsrate führen und somit Krebs auslösen können.
Sogenannte Immun-Checkpoints sind beteiligt an der Regulierung von T-Lymphozyten, die u.a. entartete Zellen erkennen und unschädlich machen können. Im ersten Fall werden mutationsbedingt aktive Signalmoleküle gehemmt, die ein Zellwachstum fördern, im zweiten unterstützt man die T-Zellen als Teil des körpereigenen Immunsystems, um Krebszellen zu erkennen und dagegen vorzugehen.
Alle diese Medikamente sind in den letzten fünf Jahren auf den Markt gekommen und werden oral (Kinasehemmstoffe) oder als Infusion (Checkpoint-Blocker) verabreicht. „Studien wie coBRIM, COMBI-d und COMBI-v zeigen, dass die Kombination aus einem BRAF- und einem MEK-Inhibitor sowohl das mediane progressionsfreie Überleben wie auch das mediane Gesamtüberleben deutlich steigern können im Vergleich zu einer Monotherapie“, betont Berking.
Reaktionen berücksichtigen
Die Entscheidung, welche der neuen Therapien für einen Patienten in der Erst- oder Zweitlinie anzuwenden ist, kann derzeit noch nicht evidenzbasiert getroffen werden. Es gibt aber unterschiedliche Reaktionen bei den Wirkstoffen, die bei der Behandlungsplanung berücksichtigt werden können. „Die Kinasehemmstoffe wirken in der Regel sehr rasch, allerdings kann es hier zu Resistenzen kommen“, erklärt Prof. Carola Berking.
„Immun-Checkpoint-Therapien wirken nach einer etwas verzögerten Startphase oft Jahre, allerdings haben sie mitunter stärkere Nebenwirkungen.“ Im Klinikum der Universität München bietet die Klinik für Dermatologie und Allergologie Betroffenen mit der onkologischen Ambulanz unter Leitung von Prof. Dr. Carola Berking eine kompetente Anlaufstelle.
Hier werden Patienten mit schwarzem Hautkrebs (malignes Melanom) und fortgeschrittenem hellen (weißen) Hautkrebs (Plattenepithelkarzinom bzw. spinozelluläres Karzinom, Bowen-Karzinom, Basalzellkarzinom u.a.) behandelt und regelmäßig nachuntersucht.
Quelle: idw – Informationsdienst Wissenschaft
Die 25. Fortbildungswoche für praktische Dermatologie und Venerologie finden Sie auch in unserer Rubrik Termine.