Wissenschaftler suchen mit Hochdruck nach neuen Behandlungsmöglichkeiten für Krebs und haben seit einiger Zeit das körpereigene Immunsystem für sich entdeckt. „Da der Krebs ja aus Zellen des eigenen Körpers hervorgeht, fällt es dem Immunsystem meist schwer, gut von schlecht zu unterscheiden“, erklärt Prof. Dr. Elfriede Nößner, Leiterin der Forschungseinheit Tissue Control of Immunocytes am Helmholtz Zentrum München. „Es gibt aber Möglichkeiten, die das Immunsystem dabei unterstützen, Krebszellen zu erkennen und zu bekämpfen.“
T-Zell-Therapie im Blick
Eine Möglichkeit ist die sogenannte adoptive T-Zell-Therapie: dafür werden Immunzellen aus dem Körper entnommen und genetisch aufgerüstet. Sie bekommen so neue Strukturen auf ihrer Oberfläche, die sie zielgenau zu den Krebszellen führen. Eine Einschränkung dieser Therapieform ist, dass die Bindung der Immunzelle an die Krebszelle oftmals nicht sehr stark ist.
„Zwar kann man diese Bindung künstlich verstärken, allerdings steigt damit auch die Gefahr für unerwünschte Bindungen an gesunde Strukturen im Körper“, erklärt Projektleiterin Nößner. Sie und ihr Team hatten daher nach einer Möglichkeit gesucht, die Abwehr durch die Immunzellen anderweitig zu verbessern.
Angriffs- statt Ruhemodus
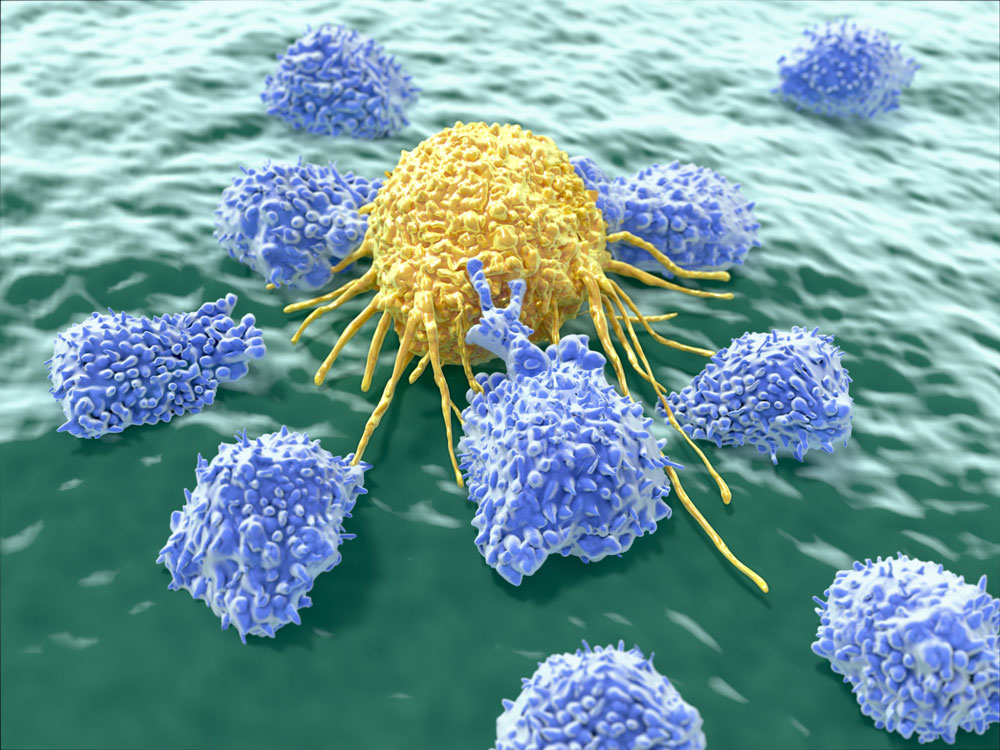
 Mehrere T-Zellen attackieren eine Tumorzelle und schütten lytische Proteine (rot/gelb) aus, um sie zu zerstören. © Helmholtz Zentrum München
Mehrere T-Zellen attackieren eine Tumorzelle und schütten lytische Proteine (rot/gelb) aus, um sie zu zerstören. © Helmholtz Zentrum MünchenIn der aktuellen Arbeit stellen die Forscher ein neues Oberflächenmolekül vor, was sich aus zwei Hälften zusammensetzt, einer intra- und einer extrazellulären Hälfte. Außen bindet es bevorzugt an das Molekül PD-L1, was oft von Tumorzellen gebildet wird, um die angreifenden Immunzellen auszubremsen.
Auf der Innenseite der T-Zellen aktiviert diese Bindung allerdings keinen Ruhemodus (wie es das natürliche Protein durch die PD-L1 Bindung tun würde), sondern in diesem Fall das Killerprogramm der T-Zelle und macht sie besonders aggressiv. Experimente im Versuchsmodell zeigten, dass so ausgerüstete T-Zellen sich in den Tumoren stärker vermehrten und mehr Tumorzellen zerstörten.
Zunächst müssen die Ergebnisse in klinischen Studien am Menschen bestätigt werden. „Sollte das gelingen, könnte die Methode das Arsenal der für die adoptive T-Zell-Therapie geeigneten T-Zellen erweitern“, so Elfriede Nößner. „Dann würde die Behandlung möglicherweise effektiver und könnte im Rahmen der personalisierten Medizin bei mehr Patienten angewendet werden.“
Quelle: Helmholtz Zentrum München
Originalpublikation: Schlenker, R. et al.; Chimeric PD-1:28 receptor upgrades low-avidity T cells and restores effector function of tumor-infiltrating lymphocytes for adoptive cell therapy; Cancer Research, 2017; DOI: 10.1158/0008-5472.CAN-16-1922